
Achillessehne
Überlastungen der Achillessehne im Laufsport und daraus resultierende Entzündungen (Achillodynie) sind leider häufig – und oft auch sehr langwierig, wenn sie chronisch werden.
Typische Symptome sind Schmerzen, Schwellung und Überwärmung der Achillessehne. Der Läufer spürt typischerweise ein unangenehmes Ziehen im Sehnenbereich. Dort kommt es auch zu einer starken Druckempfindlichkeit und einer Schwellung. Besonders morgens und während der ersten Laufminuten sind die Schmerzen stark.
Im chronischen Stadium ist die Sehne verdickt und verursacht Dauerschmerzen.
Ursache für Entzündungen der Achillessehne können Überbelastungen und Trainingsfehler wie inkonsequentes Dehnen und Aufwärmen sein, aber auch Beinachsenprobleme und unpassende Laufschuhe. Meistens ist es eine Kombination dieser Faktoren.
Neben konsequenter Physiotherapie müssen natürlich die auslösenden Faktoren behoben werden z.B. die Anpassung der Laufschuhe mittels Laufbandanalyse.
Im Akutstadium ist ein Ausweichen auf anderen Ausdauersportarten, Kryotherapie und die Anwendung von Topfenumschläge und Sportsalben angeraten.
Ist die Entzündung bereits chronisch besteht die Behandlung aus täglichen exzentrischen Muskelübungen, podologischen Einlagen und Physiotherapie – in Kombination mit Stoßwellentherapie oder Repuls-Therapie.
In besonders therapieresistenten Fällen kann auch eine Behandlung mit Eigenblut (ACP) oder Cortison überlegt werden, im äußersten Fall ist auch eine operative Behandlung möglich.
Weitere Fragen?
Die ExpertInnen des Sportambulatorium Wien sind gerne für Sie da
Einfach anrufen!
Die Achillessehne, die kräftigste Sehne des menschlichen Körpers, galt schon in der griechischen Mythologie als die Schwachstelle des sonst unbesiegbaren Achilleus (Achilles-Ferse). Auch ambitionierte Läufer wissen davon ein Lied zu singen.
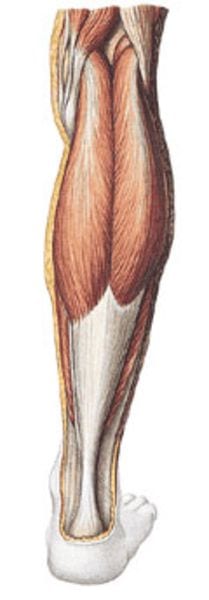
Die Funktion der Achillessehne besteht in der Beugung des Sprunggelenkes, das bedeutet: der Vorfuß wird kraftvoll nach unten gezogen. Diese Bewegung ist wesentlich für den Abstoß des Fußes beim Gehen und Laufen.
Überlastungen der Achillessehne im Laufsport und daraus resultierende Entzündungen (Achillodynie) sind leider häufig – und oft auch sehr langwierig. Betroffen ist entweder die Achillessehne direkt am Ansatz am Fersenbein – oder die Sehne und das umgebende Gleitgewebe mehrere Zentimeter oberhalb des Ansatzes. Bei der chronischen Achillodynie kommt es zu einer spindelförmigen Verdickung der Achillessehne, verbunden mit anhaltenden Schmerzen, die manchmal stärker, manchmal schwächer sind.
Häufige Probleme der Achillessehne:
THERAPIETIPPS IM AKUTSTADIUM
- Trainingsstopp (evt. Umsteigen auf eine andere Ausdauersportart wie Radfahren, Schwimmen oder Aquajogging, bis die Symptome abgeklungen sind).
- Eisbeutel – im akuten Schmerzstadium, wenn man sonst nichts zu Hause hat, allerdings nicht länger als zehn Minuten – und niemals auf die nackte Haut auflegen).
- Topfenumschläge – helfen sehr gut, weil sie die Entzündung lindern
- Sportpflaster: Prof. Gäbler hält besonders viel von dem Flector EP Pflaster. Dieses Pflaster gibt über 12 – 14 Stunden kontinuierlich eine entzündungshemmende Wirksubstanz (Diclofenac) ab – sodass es sehr oft zu einer raschen Besserung der Symptome kommt. (darf natürlich bei einer Diclofenac Unverträglichkeit nicht verwendet werden, da es zu Hautreizungen kommen kann – zum Glück ausgesprochen selten)
- Sportsalben: helfen auch – haben aber den Nachteil, dass der Großteil der Wirksubstanz nicht von der Haut, sondern den Sportsocken aufgenommen wird
- REPULS-Tiefenstrahler: dabei handelt es sich um eine neue, besonders schonend und schnell wirkende Methode, um das Abklingen von Entzündungen deutlich beschleunigt. – s. auch Repuls Therapie
- Absatzerhöhung der Ferse (hat nur im Anfangsstadium und kurzfristig einen Sinn – später ist es kontraproduktiv !)
Bei
Schmerzfreiheit kann das Training wieder aufgenommen werden. Es
empfiehlt sich in den ersten Wochen eine Wärmetherapie direkt vor dem
Training (z. B. mit ätherischen Thermosalben) in Kombination mit
konsequenten Aufwärmübungen. Nach dem Training sollte konsequent gedehnt
werden (auch wenn derzeit leider sehr oft Artikel erscheinen, die
Dehnungsübungen als sinnlos darstellen) am besten in Form eines
dynamischen Dehnungsprogrammes und mit exzentrischen Übungen der
Achillessehne. Weiters sollte man nach jeder Trainingseinheit die
beleidigte Sehne mit Eisbeuteln oder Topfenumschlägen kühlen.
Im chronischen Stadium sieht die Therapie etwas anders aus:
Die besten Ergebnisse erzielt man in diesem Stadium mit einer Kombination aus täglichen exzentrischen Muskelübungen, podologischen Einlagen (die v.a. im täglichen Leben getragen werden sollten) und Physiotherapie – in Kombination mit dem Repuls Tiefenstrahler (s.o.).
Exzentrische Muskelübungen: es hat sich in einer schwedischen Studie gezeigt, dass Patienten mit chronischen Achillessehnenbeschwerden diese innerhalb von 12 Wochen zur kompletten Besserung brachten, wenn sie die exzentrischen Übungen konsequent durchführten. Erstaunlich war, dass alle diese Sportler bereits seit zwei Jahren therapieresistente Beschwerden gehabt hatten.
Dabei steht man mit den Fußballen auf einer Treppe und geht dann mit der Ferse nach oben (dazu kann man zur Hilfestellung ruhig auch den anderen Fuß dazunehmen) – danach geht man mit der Ferse langsam nach unten, und senkt sie soweit ab wie nur möglich (dabei wird die Achillessehne massiv gedehnt – es wurde von den Autoren sogar empfohlen, sich einen schweren Rucksack umzuschnallen, damit man mit mehr Gewicht in die Dehnung kommt – das hält Dr. Gäbler persönlich allerdings für etwas übertrieben… entscheidend ist das Dehnen, nicht das Heben der Ferse – daher auch exzentrische Muskelübung).
Die exzentrischen Muskelübungen bewirken einerseits, dass die kleinen Gefäße absterben (und damit auch die schmerzenden Nervenendigungen) – andererseits wird durch die exzentrischen Muskelübungen vermehrt Typ-1-Kollagen produziert, wodurch die Sehne heilt und kräftiger wird.
Allerdings dauert es oft Monate, bis es tatsächlich zu einer Beschwerdebesserung kommt – und das ist natürlich für jeden begeisterten Läufer sehr deprimierend, da Laufsport in dieser Zeit nur reduziert erlaubt ist.
Dieses Video erläutert die korrekte Durchführung von exzentrischen Dehnungsübungen – Video
Begleitende Therapie für Sportler:
- Eisbeutel für max 10 min vor und nach dem Training
- Exzentrisches Dehnen sofort nach dem Training
- Reduziertes Lauftraining bis zu einer Schmerzstärke VAS 5 (auf einer Skala von 0-10)
- Nitrolingualspray 2×2 Hübe lokal auf die schmerzende Achillessehne für 6 Monate als off label use
- Balancetraining im Rahmen der Physiotherapie
Bei anhaltenden Beschwerden kann man zusätzlich folgende Therapiemassnahmen durchführen:
- Mesotherapie (3-5 Sitzungen)
- Stoßwellentherapie (3-5 Sitzungen)
Cortison
Injektionen mit Cortison sind nur bei wirklich therapieresistenten chronischen Fällen indiziert – doch ist die Besserung unter Cortsion oft schlagartig und nachhaltig.
Cortison führt zu einer exzellenten Hemmung der Entzündungsreaktion (und hat damit seinen Platz in der Therapie von bestimmten Beschwerdebildern), und zu einem Absterben der kleinen Gefäße, damit auch der schmerzenden Nervenendigungen – und damit zu einer raschen Schmerzfreiheit.
Allerdings kann es auch zu einer Verschlechterung der Durchblutungssituation der Sehne kommen, wenn man das Cortison zu knapp an die Sehne oder sogar in die Sehne spritzt -und damit zum Absterben von mikroskopisch kleinen Sehnenanteilen, wodurch die Wahrscheinlichkeit eines späteren Achillessehnenrisses deutlich steigt. Die kritiklose und oft falsche Infiltration direkt in die Achillessehne hat – durch die hohe Komplikationsrate – dazu geführt, dass manche Ärzte die Applikation von Cortison völlig ablehnen (diese Einstellung ist auch nicht korrekt: die Gabe von Cortison (wie von jedem anderen Medikament auch) muss sorgfältig abgewogen werden. Öfter als zweimal (innerhalb kurzer Zeit) sollte man sich daher nicht mit Cortison infiltrieren lassen – da ist es vermutlich vernünftiger sich einer kleinen Operation zu unterziehen, um die entzündeten Gewebsanteile minimal invasiv zu entfernen.
Eigenblut-Infiltrationen (ACP)
ACP (autologes konditioniertes Plasma) ist ein Eigenblutprodukt. Dazu wird der/dem PatientIn Blut aus einer Armvene abgenommen und auf eine spezielle Weise zentrifugiert. Dadurch werden Thrombozyten (Blutplättchen) aktiviert, die wiederum proliferative Substanzen freisetzen (wie Platelet Derived Growth Factor ,PDGF) und morphogene Proteine (Transforming Growth factor, TGF), welche für Muskel-, Sehnen-, Knorpel- und Knochenheilung wichtig sind. Neue wissenschaftliche Studien zeigen, dass durch die Anwendung von Eigenblut (ACP) die Heilung von Muskelverletzungen, aber auch auch von Sehnen- und Knorpelproblemen signifikant beschleunigt und verbessert werden kann.
Genaue Informationen zu Eigenblut-Infiltrationen finden Sie hier.
Patientenfilm über Eigenbluttherapie (ACP)
Operationsmethoden:
CHRONISCHE ACHILLODYNIE

Bei chronischen Beschwerden ist bei Therapieversagen der konservativen (= nicht-operativen) Therapie eventuell die Operation indiziert.
Die endoskopische Achillessehnendekompression ist eine minimal-invasive Operationsmethode, die bei der chronischen Achillodynie und der Haglund-Deformität meist zu einem sehr guten Therapieerfolg führt. Dabei werden die entzündlich veränderten Schichten abgetragen und Verknöcherungen abgefräst. Im Anschluss an diese Operation ist eine Gipsruhigstellung für 2 – 4 Wochen erforderlich.
Bei sehr ausgeprägten Fällen ist ein größerer Hautschnitt erforderlich. Die Achillessehne wird längsgespalten und die abgestorbenen, zentral gelegenen Sehnenanteile werden entfernt. Dann kann die Sehne wieder vernäht werden.
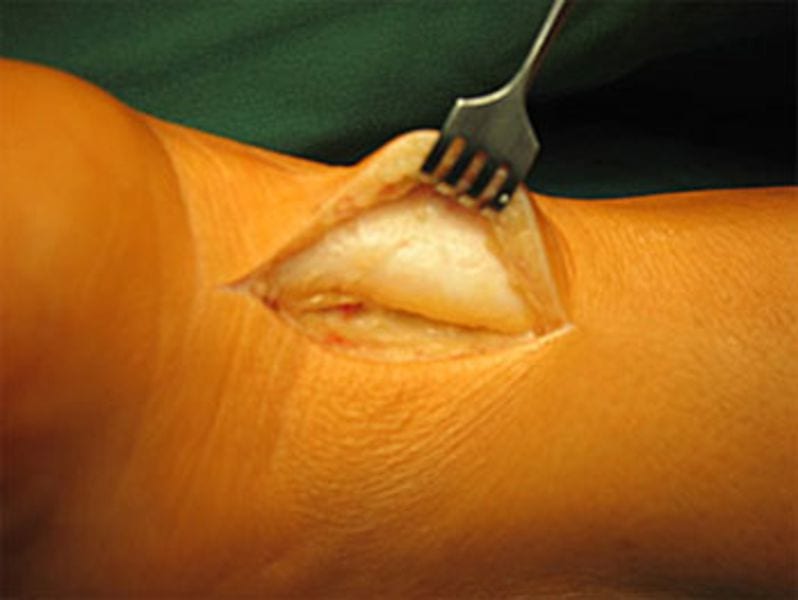
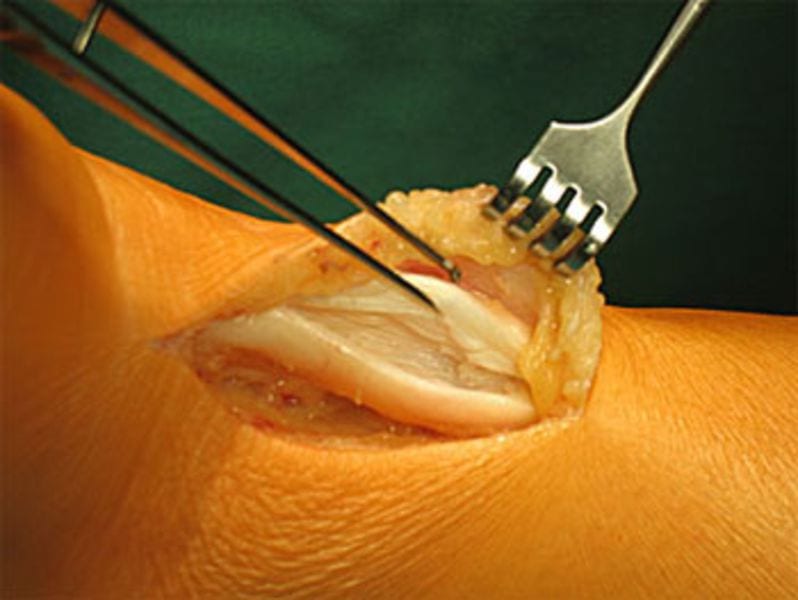
Haglund-Deformitäten lassen sich bei dieser Methode besonders leicht entfernen. Ein Nachteil ist natürlich der etwas größere Hautschnitt.
Weitere Therapiemöglichkeiten:
Extrakorporelle Stoßwellentherapie bei Achillodynie:
Die extrakorporelle Stoßwellentherapie
ist eine neuere Methode zur Schmerzlinderung. Man vermutet, dass die
schmerzlindernde Wirkung nicht auf einer Zertrümmerung beruht, sondern
Stosswellen scheinen die Selbstheilung einer Zelle zu aktivieren.
Weiters verbessert die Stosswellentherapie den Zellstoffwechsel und
deaktiviert die Schmerzfasern. Nach mehreren Behandlungen gelingt bei 60
–80 % der Patienten eine Schmerzlinderung oder ev. auch die komplette
Besserung der Beschwerden. Mir persönlich erscheint die Erfolgsrate zu
niedrig (im Vergleich zu den guten Ergebnissen mit exzentr.
Muskelübungen, konsequenter Physio und pordologischen Einlagen) – aber
es ist eine nichtoperative Methode, die man in therapieresistenten
Fällen versuchen kann.
ACP – autolog conditioniertes Plasma:
Die Behandlung mit autologem conditioniertem Plasma (ACP) stellt ein neuartiges Behandlungsverfahren zur Therapie der chronischen Achillodynie und Insertionstendopathie dar. Seit längerem ist bekannt, dass die im Blut des Menschen enthaltenen Wachstumsfaktoren unterschiedliche Heilungsvorgänge positiv beeinflussen können. Auf dieser Erkenntnis beruht die Eigenbluttherapie (ACP). Mittels konzentrierter Wachstumsfaktoren im Blut können Heilungs- und Aufbauprozesse im geschädigten bzw. entzündlich veränderten Sehnengewebe stimuliert werde.
Wie läuft eine Eigenbluttherapie (ACP) ab?
Eine kleine Menge Blut wird wie für
eine Blutuntersuchung aus der Armvene entnommen. Durch ein spezielles
Trennverfahren wird der Teil des Blutes gewonnen, der körpereigene
regenerative und arthrosehemmende Bestandteile enthält. Die so gewonnene
körpereigene Lösung wird in das betroffene Gewebe injiziert. Dies
geschieht mittels einer speziell entwickelten Doppelspritze (Arthrex
Double Syringe). Dieses neu entwickelte Doppelkammersystem gewährleistet
die sterile Gewinnung und sterile Injektion der Wachstumsfaktoren und
bietet so höchstmögliche Sicherheit. Achtung: Es gibt noch keinen
wissenschaftlichen Beweis, dass diese Therapie hilft, bzw. in welchem
Prozentsatz Heilungserfolge erzielt werden können – ist aber von
Arthrosepatienten die positive Wirkung bekannt – und es gibt inzwischen
positive Anwendungsberichte.
ACHILLESSEHNENRISS
Bei ruckartiger Bewegung (wie zum Beispiel der Start zum Sprint, oder ein Sprung beim Tennisspiel) kann es durch die plötzliche Anspannung der Sehne zu einem Achillessehnenriss kommen. Besonders häufig sind hier Läufer mit chronisch vorgeschädigten Sehnen betroffen, hier kann es auch zu inkompletten Rissen der Achillessehne kommen.
Ein weiterer typischer Verletzungsmechanismus ist der direkte Tritt in die Sehne, wie es zum Beispiel beim Fussballspiel durch einen groben Gegner geschehen kann. Oft ist bei dieser Verletzung ein richtiges „Knallen“ zu hören.
Typische Symptome sind Schmerzen und Bewegungseinschränkung, oft ist auch eine richtige Delle in der Achillessehne zu tasten. Der Verletzte kann den Zehenspitzenstand nicht mehr ausführen. Ein typisches diagnostisches Zeichen ist der positive Thompson-Test: Beim knienden Patienten führt die Kompression der Wade nicht zu einer Plantarflexion (= die Beugung des Fußes oder der Zehen in Richtung der Fußsohle) – im Gegensatz zur unverletzten Gegenseite. Kann die Diagnose nicht mit absoluter Sicherheit gestellt werden, sollte eine Ultraschall-Untersuchung oder Kernspintomographie (MRI) erfolgen.
Die Therapie besteht in der Operation, der direkten Naht der beiden Sehnenstümpfe, eventuell verstärkt durch eine körpereigene Sehne (Plantarissehne). Die konservative (= nicht-operative) Therapie ist nur dann sinnvoll, wenn man radiologisch eindeutig nachweisen konnte, dass sich die beiden Sehnenstümpfe bei Plantarflexion gut aneinanderlegen.
Im Anschluss ist eine mehrwöchige Gipsbehandlung erforderlich. Angenehmer als der Gipsverband ist ein „Walker“, eine stiefelähnliche Stütze, die das Operationsergebnis schützt.
Weitere Fragen?
Die ExpertInnen des Sportambulatorium Wien sind gerne für Sie da
Einfach anrufen!





